Vliv polymorfizmů PNPLA3 rs738409 a TM6SF2 rs58542926 dárce a příjemce na dlouhodobé přežívání pacientů po transplantaci jater
Irena Míková1, Milan Jirsa Orcid.org 2, Eva Sticová Orcid.org 3, Pavel Trunečka1, Magdaléna Neřoldová2, Jan Mareš4
+ Pracoviště
Souhrn
Úvod: Varianty rs738409 c.444C>G (p.I148M) v patatin-like phospholipase domain-containing 3 (PNPLA3) a rs58542926 c.499G>A (p.E167K) v TM6SF2 (transmembrane 6 superfamily member 2) jsou významnými genetickými faktory vzniku a progrese nealkoholové tukové nemoci jater (NAFLD). U obou variant byla popsána vyšší mortalita na jaterní onemocnění, vliv na celkovou mortalitu nebyl prokázán. Cílem této studie bylo posoudit význam genotypů PNPLA3 rs738409 a TM6SF2 rs58542926 dárce a příjemce na dlouhodobé přežívání pacientů po LT. Metody: V kohortě 268 dospělých pacientů po LT, u kterých byly k dispozici genotypy PNPLA3 rs738409 a TM6SF2 rs58542926 dárce a příjemce a byl histologicky zhodnocen výskyt steatózy 6–30 měsíců po LT, jsme hodnotili dlouhodobé přežívání pacientů. Medián sledování byl 17,0 let. Odhady funkcí přežití byly vytvořeny pomocí Kaplan-Meierova modelu a pro zkoumání prediktivní hodnoty vybraných proměnných byl použit Coxův model proporcionálního hazardu. Výsledky: Na přežívání pacientů po LT měly negativní vliv vyšší věk příjemce (p < 0,001), mužské pohlaví (p = 0,014), alkoholická (p = 0,021) nebo HCV (p = 0,042) etiologie jaterní cirhózy a přítomnost hepatocelulárního karcinomu v explantátu jater (p = 0,009). Genotypy PNPLA3 rs738409 a TM6SF2 rs58542926 příjemce ani dárce neměly na přežívání pacientů žádný vliv. Závěr: Ačkoli varianty PNPLA3 c.444G a TM6SF2 c.499A dárce zvyšují riziko steatózy jaterního štěpu po LT, nebyl pro tyto genotypy dárce ani příjemce prokázán negativní vliv na dlouhodobé přežívání pacientů po LT.
Klíčová slova
PNPLA3, TM6SF2, steatóza, MASLD, NAFLD, transplantace jater, přežívání pacientů

Úvod
Nealkoholová tuková nemoc jater (NAFLD) je jedním z nejčastějších jaterních onemocnění západních zemí s narůstající prevalencí [1], její výskyt je spojen s vyšší celkovou a kardiovaskulární mortalitou a morbiditou. U části pacientů pak progresivní forma onemocnění označovaná jako nealkoholová steatohepatitida (NASH) dospěje v důsledku progredující fibrózy až do stadia nevratného selhání jater [2]. O zvyšujícím se významu tohoto onemocnění svědčí dramatický narůst procenta indikací k transplantaci jater (LT) pro NASH cirhózu v posledních letech [3].
V současné době je pojem NAFLD nahrazován pojmem MASLD (metabolic dysfunction-associated steatotic liver dis ease; tuková nemoc jater spojená s metabolickou dysfunkcí), který je definován jako tuková nemoc jater v přítomnosti alespoň jednoho kardiometabolického rizikového faktoru při nepřítomnosti škodlivé konzumace alkoholu [4]. Populace pacientů s NAFLD a MASLD se v naprosté většině překrývají a v aktuálním doporučení EASL (Evropská společnost pro studium jater) jsou tyto pojmy zaměňovány [4].
Klíčovou roli pro vznik NAFLD má obezita, vysoký příjem jednoduchých cukrů a nasycených tuků a nedostatek fyzické aktivity [5]. Až polovina variability v obsahu jaterního tuku však může být vysvětlena dědičnými faktory [6], mezi něž patří varianty rs738409 c.444C>G (p.I148M) v patatin-like phospholipase domain-containing 3 (PNPLA3) [7] a rs58542926 c.499G>A (p.E167K) v TM6SF2 (transmembrane 6 superfamily member 2) [8]. Mechanizmy účinku obou variant jsou odlišné. Varianta PNPLA3 c.444G se hromadí na povrchu tukových kapének, vyvazuje kofaktor společný pro ATGL, což je hlavní hydroláza triglyceridů v tukové tkáni i v hepatocytech, následkem čehož dojde k poklesu aktivity ATGL [9]. Varianta TM6SF2 c.499A snižuje jaterní sekreci velkých VLDL bohatých na triglyceridy [10]. U variant PNPLA3 c.444G i TM6SF2 c.499A byl prokázán jejich význam pro vznik steatózy, NASH i fibrózy [11–14].
Ačkoli byla u pacientů s NAFLD popsána vyšší celková a kardiovaskulární mortalita oproti pacientům bez NAFLD [2,15–17], negativní vliv obou genetických variant na celkovou a kardiovaskulární mortalitu nebyl v dostupné literatuře prokázán [18,19]. Dle naší dřívější studie zahrnující 548 příjemců LT [20] je prevalence potransplantační NAFLD častější (56 %) než v obecné populaci a přítomnost významné (≥ 33 %) steatózy byla spojena s trendem k horšímu dlouhodobému přežívání. V dalších studiích jsme prokázali, že pro obsah jaterního tuku po LT mají nezávislý a aditivní vliv genotypy PNPLA3 c.444G a TM6SF2 c.499A dárce, nikoli příjemce [21,22]. Vliv variant PNPLA3 c.444G a TM6SF2 c.499A dárce a příjemce na dlouhodobé přežívání pacientů po LT není znám.
Cílem této studie bylo posoudit význam genotypů PNPLA3 rs738409 a TM6SF2 rs58542926 dárce a příjemce na dlouhodobé přežívání pacientů po LT.
Soubor pacientů a metodika
Soubor pacientů
V této studii jsme hodnotili dlouhodobé přežívání kohorty 268 pacientů z naší dřívější studie [21], což byli dospělí pacienti po LT provedené v letech 1995–2010, kteří přežili alespoň 2 roky po LT, byly u nich k dispozici vzorky krve dárce a příjemce pro genotypování a měli provedenou alespoň jednu biopsii jaterního štěpu 6–30 měsíců po LT. U 258 pacientů byl hodnocen první štěp, u 10 pacientů s časnou retransplantací byl hodnocen druhý nebo třetí štěp. V případě vícečetných biopsií provedených v období 6–30 měsíců po LT byla hodnocena biopsie s nejvyšším stupněm steatózy [21]. Přežívání pacientů bylo hodnoceno ke konci června 2024, u zemřelých pacientů jsme zaznamenali příčinu úmrtí. Medián sledování byl 17,0 let po LT (rozmezí 2,6–28,2 let).
Hodnocení vlivu genetických, klinických a histologických faktorů na přežívání pacientů po LT
Hodnotili jsme vliv genotypu PNPLA3 rs738409 a TM6SF2 rs58542926 příjemce a dárce a následujících klinických a histologických faktorů na dlouhodobé přežívání pacientů: faktory dárce (věk, body mass index [BMI]), faktory příjemce v době LT (pohlaví, věk, etiologie jaterního onemocnění, přítomnost hepatocelulárního karcinomu [HCC] v explantátu jater), faktory příjemce 1 rok po LT (BMI, přítomnost diabetes mellitus [DM] a metabolického syndromu) a histologické parametry v biopsii štěpu jater z období 6–30 měsíců po LT: stupeň steatózy a stadium fibrózy. Steatóza byla rozdělena dle procenta postižených hepatocytů na stupeň 0 u < 5 %, stupeň 1 u 5–33 %, stupeň 2 u 33,1–66 % a stupeň 3 u > 66 % [23]. Metoda genotypování DNA PNPLA3 rs738409 a TM6SF2 rs58542926 příjemců a dárců byla popsána v naší dřívější studii [21].
Statistické hodnocení
Odhady funkcí přežití byly vytvořeny pomocí Kaplan-Meierova modelu a pro zkoumání prediktivní hodnoty vybraných proměnných byl použit Coxův model proporcionálního hazardu. Každá proměnná byla napřed testována v samostatném modelu a následně byl vytvořen celkový model s více proměnnými. Výsledný soubor prediktorů v kombinovaném modelu byl vybrán pomocí postupné zpětné eliminace prováděné až do chvíle, kdy p-hodnoty všech zbývajících prediktorů byly < 0,05. Pro porovnání vlivu vybraných faktorů na příčinu úmrtí byl použit Fisherův test. Analýza byla provedena na dostupných datech, pouze pět pacientů bylo vyřazeno z modelu se všemi prediktory kvůli chybějící hodnotě ně kte ré z proměnných. Ve finální analýze s vybranými prediktory nebyla žádná chybějící data. P-hodnoty i intervaly spolehlivosti jsou prezentovány bez korekce na vícenásobné testování. Analýza byla provedena v R verzi 4.3.2 (R Foundation for Statistical Computing, Vídeň, Rakousko).
Výsledky
Přežívání pacientů
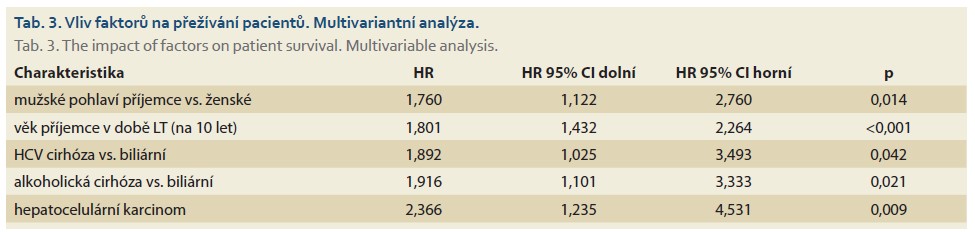
Vstupní charakteristika souboru je uvedena v tab. 1. Medián sledování byl 17,0 let po LT (rozmezí 2,6–28,2 let). Ze 268 pacientů žilo ke konci sledování 160 (59,7 %) a zemřelo 108 (40,3 %) pacientů.
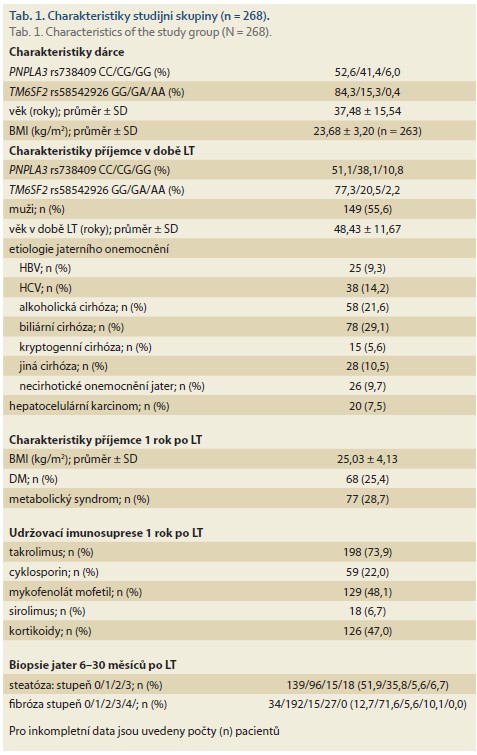
V univariantní analýze měly na dlouhodobé přežívání pacientů po LT negativní vliv vyšší BMI dárce (p = 0,031) a z faktorů příjemce vyšší věk v době LT (p < 0,001), mužské pohlaví (p = 0,001), alkoholická (p < 0,001) nebo HCV cirhóza (p = 0,003) jako indikace k LT, přítomnost HCC (p < 0,001), vyšší BMI 1 rok po LT (p = 0,009), přítomnost DM (p = 0,007) a metabolického syndromu (p < 0,001) 1 rok po LT a vyšší stupeň steatózy (p = 0,002) v hodnocené biopsii (tab. 2). Genotypy PNPLA3 rs738409 a TM6SF2 rs58542926 příjemce ani dárce neměly vliv na dlouhodobé přežívání pacientů.
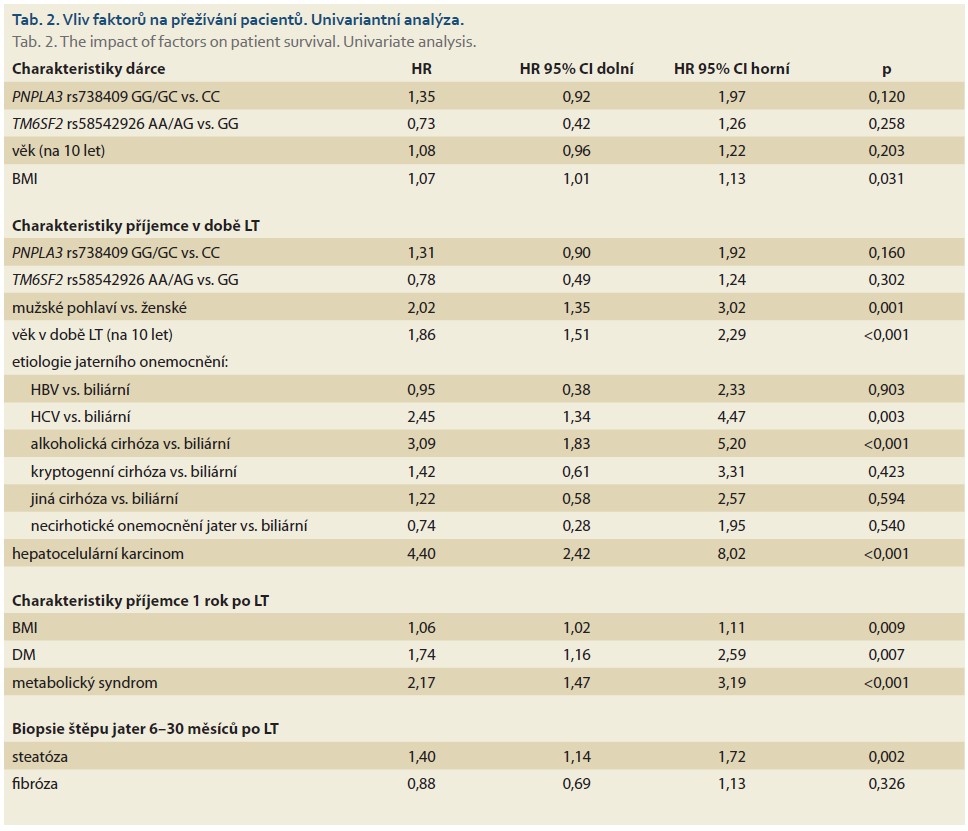
V multivariantní analýze měly na přežívání pacientů negativní vliv vyšší věk příjemce (p < 0,001), mužské pohlaví (p = 0,014), alkoholická (p = 0,021) nebo HCV (p = 0,042) etiologie jaterní cirhózy a přítomnost HCC (p = 0,009) (tab. 3).
Vliv genetických faktorů na příčinu úmrtí
Příčinou úmrtí bylo kardiovaskulární onemocnění u 18 (16,7 %) pacientů, malignita u 35 (32,4 %), infekce u 17 (15,7 %), selhání funkce štěpu u 6 (5,6 %), jiná příčina u 6 (5,6 %) a neznámá příčina u 26 (24,1 %) pacientů.
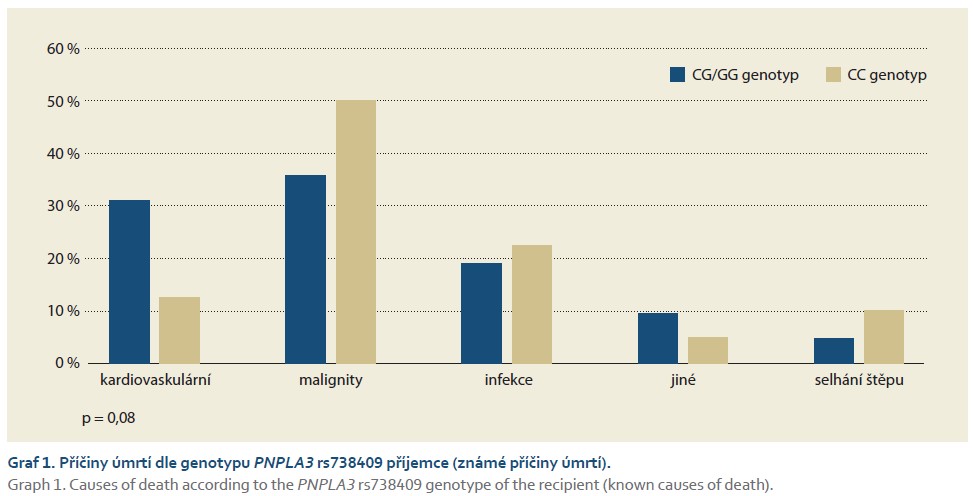
Neprokázali jsme vliv genotypů PNPLA3 rs738409 příjemce (p = 0,11) nebo dárce (p= 0,21) a genotypů TM6SF2 rs58542926 příjemce (p = 0,96) nebo dárce (p = 0,19) na příčinu úmrtí. V analýze omezené na pacienty se známou příčinou úmrtí byl u pacientů s variantou PNPLA3 c.444G příjemce patrný trend k častějšímu úmrtí na kardiovaskulární onemocnění (31 vs. 13 %; p = 0,08) a naopak méně časté bylo úmrtí pro malignitu (36 vs. 50 %) oproti pacientům s CC genotypem (graf 1).
Diskuze
Varianty PNPLA3 c.444G a TM6SF2 c.499A u dárce významně přispívají k rozvoji NAFLD po LT, nicméně jsme v této studii neprokázali negativní vliv těchto genotypů dárce ani příjemce na dlouhodobé přežívání pacientů po LT.
V naší dřívější práci [21], která jako první hodnotila vliv genotypu TM6SF2 rs58542926 příjemce a dárce na rozvoj biopticky potvrzené steatózy jaterního štěpu 6–30 měsíců po LT, jsme prokázali, že varianty TM6SF2 c.499A a PNPLA3 c.444G v genomu dárce představují nezávislé rizikové faktory přítomnosti zvýšeného množství jaterního tuku ve štěpu pacientů po LT, zatímco efekt genotypů příjemců prokázán nebyl. Význam genotypů dárců, nikoli příjemců svědčí pro to, že je obsah jaterního tuku primárně ovlivněn jaterní expresí hypomorfních variant PNPLA3 rs738409 a TM6SF2 rs58542926 a nikoli jejich mimojaterní expresí. Dárcovské varianty TM6SF2 c.499A a PNPLA3 c.444G byly v naší dřívější studii [21] spojeny se zvýšeným NAS (NAFLD aktivity skóre), což odpovídalo jejich významu na zvýšenou nekroinflamatorní aktivitu jater popsanou i v jiných studiích [11–14,24–27].
U pacientů s NAFLD byla popsána vyšší celková mortalita oproti pacientům bez NAFLD [2,15–17]. Metaanalýza zahrnující celkem 34 043 pacientů, z nichž byla u 36,3 % diagnostikovaná NAFLD histologicky nebo zobrazovacími metodami, potvrdila i vyšší riziko fatálních i nefatálních kardiovaskulárních příhod u pacientů s NAFLD [28]. Podobně i naše dřívější studie zahrnující 548 příjemců LT [20] naznačovala, že může být dlouhodobé přežívání pacientů s významnou (≥ 33 %) steatózou po LT zhoršeno.
V naší současné studii neměly genotypy PNPLA3 rs738409 a TM6SF2 rs58542926 dárce ani příjemce negativní vliv na dlouhodobé přežívání pacientů po LT. Podobně ani další studie nepozorovaly vliv rizikových genotypů PNPLA3 rs738409 a TM6SF2 rs58542926 na celkovou a kardiovaskulární mortalitu [18,19]. Ve studii zahrnující 110 913 pacientů z Dánska měli homozygoti pro alelu PNPLA3 c.444G, resp. TM6SF2 c.499A téměř trojnásobně, resp. šestinásobně vyšší riziko jaterní mortality. Žádná z těchto alel, jak individuálně, tak jako součást rizikového skóre, však nebyla spojena s vyšší celkovou mortalitou, mortalitou v důsledku ischemické choroby srdeční nebo mimojaterní malignity [18]. Podobně ani studie z Finska zahrnující 958 pacientů neprokázala vliv studovaných polymorfizmů PNPLA3 rs738409 a TM6SF2 rs58542926 na celkovou a kardiovaskulární mortalitu u pacientů s NAFLD [19]. Studie 5 581 pacientů z Číny [29] prokázala vliv těchto genotypů na zvýšení jaterní mortality, kardiovaskulární mortalita byla dokonce snížena. Dostupná literární data i naše studie tak svědčí pro to, že genetické rizikové faktory hrají významnou roli při vzniku a progresi NAFLD, nicméně zvýšená celková a kardiovaskulární mortalita popisovaná u pacientů s NAFLD je zapříčiněna souvisejícími metabolickými, nikoli genetickými rizikovými faktory. Tomu nasvědčuje i trend k vyšší dlouhodobé mortalitě u pacientů s obezitou, DM a metabolickým syndromem 1 rok po LT, pozorovaný v naší studii v univariantní analýze. Trend k vyšší dlouhodobé mortalitě u pacientů s vyšším stupněm steatózy 6–30 měsíců po LT v této studii tak lze vysvětlit právě přítomností těchto metabolických rizikových faktorů.
Mezi nezávislé faktory, které u našich příjemců významně zvyšovaly riziko úmrtí po LT, patřily dle očekávání vyšší věk, mužské pohlaví a přítomnost HCC v explantátu jater, což odpovídá výsledkům známým z rozsáhlejších studií [30]. Hodnocená kohorta pacientů, kteří podstoupili LT v letech 1995–2010, nezahrnovala pacienty s cholangiocelulárním karcinomem nebo metastázami kolorektálního karcinomu. Horší dlouhodobé přežívání jsme pozorovali u pacientů s alkoholickou nebo HCV etiologií jaterní cirhózy. Alkoholická cirhóza je velmi dobrou indikací k LT, ale dlouhodobé přežívání může být negativně ovlivněno chorobami jiných orgánů v důsledku poškození alkoholem a typicky i kouřením, přičemž obzvláště malignity dýchacích cest a trávicího traktu jsou významnějšími příčinami morbidity a mortality, než je rekurence alkoholové nemoci jater po LT [31,32]. Až do nedávné doby bylo přežívání pacientů indikovaných k LT pro HCV významně negativně ovlivněno v důsledku těžké a rychlé rekurence HCV ve štěpu s nízkou šancí na vyléčení léčebnými režimy založenými na interferonu. V důsledku léčby HCV pomocí přímo působících antivirotik (DAA) však nyní počty pacientů indikovaných k LT pro HCV poklesly a jejich potransplantační přežívání se dramaticky zlepšilo [33].
Limitací této studie může být relativně malý počet pacientů pro hodnocení mortality. Vybraná kohorta pacientů navíc nemusí reprezentovat neselektovanou populaci příjemců LT, protože jen u části z nich byl k dispozici vzorek krve dárce a příjemce ke genotypování a/nebo byla provedena biopsie jater 6–30 měsíců po LT. U relativně vysokého počtu příjemců LT (24,1 %) nebyla známá příčina úmrtí. Kohorta nezahrnovala příjemce, kteří zemřeli do 2 let od LT, hodnocení tedy nezahrnuje vliv genotypů PNPLA3 rs738409 a TM6SF2 rs58542926 na časnou mortalitu pacientů po LT.
Závěr
Ačkoli varianty PNPLA3 c.444G a TM6SF2 c.499A dárce zvyšují riziko vzniku steatózy jaterního štěpu po LT, v našem souboru jsme neprokázali negativní vliv těchto genotypů dárce ani příjemce na dlouhodobé přežívání pacientů po LT.
ORCID autorů
I. Míková 0000-0001-7928-7558,
M. Neřoldová 0000-0002-3792-9564,
M. Jirsa 0000-0001-7300-6735,
J. Mareš 0000-0002-4727-3685,
P. Trunečka 0000-0002-4753-4419.
Doručeno/Submitted: 28. 7. 2024
Přijato/Accepted: 1. 8. 2024
Korespondenční autorka
MUDr. Mgr. Irena Míková
Klinika hepatogastroenterologie
Institut klinické a experimentální medicíny
Vídeňská 1958/9
140 21 Praha 4
irena.mikova@ikem.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. EASL. EASL-EASD-EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. J Hepatol 2016; 64(6): 1388–1402. doi: 10.1007/s00125-016-3910-y.
2. Calori G, Lattuada G, Ragogna F et al. Fatty liver index and mortality: the cremona study in the 15th year of follow-up. Hepatology 2011; 54(1): 145–152. doi: 10.1002/hep.24356.
3. Haldar D, Kern B, Hodson J et al. Outcomes of liver transplantation for non-alcoholic steatohepatitis: a European liver transplant registry study. J Hepatol 2019; 71(2): 313–322. doi: 10.1016/j.jhep.2019.04.011.
4. EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD). J Hepatol 2024; S0168-8278(24)00329-5. doi: 10.1016/j.jhep.2024.04.031.
5. Yki-Järvinen H. Non-alcoholic fatty liver disease as a cause and a consequence of metabolic syndrome. Lancet Diabetes Endocrinol 2014; 2(11): 901–910. doi: 10.1016/S2213-8587(14)70032-4.
6. Eslam M, Valenti L, Romeo S. Genetics and epigenetics of NAFLD and NASH: clinical impact. J Hepatol 2018; 68(2): 268–279. doi: 10.1016/j.jhep.2017.09.003.
7. Romeo S, Kozlitina J, Xing C et al. Genetic variation in PNPLA3 confers susceptibility to nonalcoholic fatty liver disease. Nat Genet 2008; 40(12): 1461–1465. doi: 10.1038/ng.257.
8. Kozlitina J, Smagris E, Stender S et al. Exome-wide association study identifies a TM6SF2 variant that confers susceptibility to nonalcoholic fatty liver disease. Nat Genet 2014; 46(4): 352–356. doi: 10.1038/ng.2901.
9. Wang Y, Kory N, BasuRay S et al. PNPLA3, CGI-58, and inhibition of hepatic triglyceride hydrolysis in mice. Hepatology 2019; 69(6): 2427–2441. doi: 10.1002/hep.30583.
10. Borén J, Adiels M, Björnson E et al. Effects of TM6SF2 E167K on hepatic lipid and very low-density lipoprotein metabolism in humans. JCI Insight 2020; 5(24): e144079. doi: 10.1172/jci.insight.144079.
11. Valenti L, Al-Serri A, Daly AK et al. Homozygosity for the patatin-like phospholipase-3/adiponutrin I148M polymorphism influences liver fibrosis in patients with nonalcoholic fatty liver disease. Hepatology 2010; 51(4): 1209–1217. doi: 10.1002/hep.23622.
12. Rotman Y, Koh C, Zmuda JM et al. The association of genetic variability in patatin-like phospholipase domain-containing protein 3 (PNPLA3) with histological severity of nonalcoholic fatty liver disease. Hepatology 2010; 52(3): 894–903. doi: 10.1002/hep.23759.
13. Dongiovanni P, Petta S, Maglio C et al. Transmembrane 6 superfamily member 2 gene variant disentangles nonalcoholic steatohepatitis from cardiovascular dis ease. Hepatology 2015; 61(2): 506–514. doi: 10.1002/hep.27490.
14. Koo BK, Joo SK, Kim D et al. Additive effects of PNPLA3 and TM6SF2 on the histological severity of non-alcoholic fatty liver disease. J Gastroenterol Hepatol 2018; 33(6): 1277–1285. doi: 10.1111/jgh.14056.
15. Ekstedt M, Hagström H, Nasr P et al. Fibrosis stage is the strongest predictor for dis ease-specific mortality in NAFLD after up to 33 years of follow-up. Hepatology 2015; 61(5): 1547–1554. doi: 10.1002/hep.27368.
16. Liu Y, Zhong GC, Tan HY et al. Nonalcoholic fatty liver disease and mortality from all causes, cardiovascular disease, and cancer: a meta-analysis. Sci Rep 2019; 9(1): 11124. doi: 10.1038/s41598-019-47687-3.
17. Söderberg C, Stål P, Askling J et al. Decreased survival of subjects with elevated liver function tests during a 28-year follow-up. Hepatology 2010; 51(2): 595–602. doi: 10.1002/hep.23314.
18. Gellert-Kristensen H, Tybjaerg-Hansen A, Nordestgaard BG et al. Genetic risk of fatty liver disease and mortality in the general population: a Mendelian randomization study. Liver Int 2023; 43(9): 1955–1965. doi: 10.1111/liv.15629.
19. Käräjämäki AJ, Hukkanen J, Kauma H et al. Metabolic syndrome but not genetic polymorphisms known to induce NAFLD predicts in creased total mortality in subjects with NAFLD (OPERA study). Scand J Clin Lab Invest 2020; 80(2): 106–113. doi: 10.1080/00365513.2019.1700428.
20. Hejlova I, Honsova E, Sticova E et al. Prevalence and risk factors of steatosis after liver transplantation and patient outcomes. Liver Transplant 2016; 22(5): 644–655. doi: 10.1002/lt.24393.
21. Mikova I, Neroldova M, Hubacek JA et al. Donor PNPLA3 and TM6SF2 variant alleles confer additive risks for graft steatosis after liver transplantation. Transplantation 2020; 104(3): 526–534. doi: 10.1097/TP.0000000000002876.
22. Trunecka P, Mikova I, Dlouha D et al. Donor PNPLA3 rs738409 genotype is a risk factor for graft steatosis. A post-transplant biopsy-based study. Dig Liver Dis 2018; 50(5): 490–495. doi: 10.1016/j.dld.2017.12.030.
23. Kleiner DE, Brunt EM, Van Natta M et al. Design and validation of a histological scoring system for nonalcoholic fatty liver disease. Hepatology 2005; 41(6): 1313–1321. doi: 10.1002/hep.20701.
24. Krawczyk M, Rau M, Schattenberg JM et al. Combined effects of the PNPLA3 rs738409, TM6SF2 rs58542926, and MBOAT7 rs641738 variants on NAFLD severity: a multicenter biopsy-based study. J Lipid Res 2017; 58(1): 247–255. doi: 10.1194/jlr.P067454.
25. Speliotes EK, Butler JL, Palmer CD et al. PNPLA3 variants specifically confer increased risk for histologic nonalcoholic fatty liver disease but not metabolic disease. Hepatology 2010; 52(3): 904–912. doi: 10.1002/hep.23768.
26. Anstee QM, Darlay R, Cockell S et al. Genome-wide association study of non-alcoholic fatty liver and steatohepatitis in a histologically characterised cohort. J Hepatol 2020; 73(3): 505–515. doi: 10.1016/j.jhep.2020.04.003.
27. Zain SM, Mohamed R, Mahadeva S et al. A multi-ethnic study of a PNPLA3 gene variant and its association with dis ease severity in non-alcoholic fatty liver dis ease. Hum Genet 2012; 131(7): 1145–1152. doi: 10.1007/s00439-012-1141-y.
28. Targher G, Byrne CD, Lonardo A et al. Non-alcoholic fatty liver disease and risk of incident cardiovascular disease: a meta-analysis. J Hepatol 2016; 65(3): 589–600. doi: 10.1016/j.jhep.2016.05.013.
29. Xia M, Ma S, Huang Q et al. NAFLD-related gene polymorphisms and all-cause and cause-specific mortality in an Asian population: the Shanghai Changfeng Study. Aliment Pharmacol Ther 2022; 55(6): 705–721. doi: 10.1111/apt.16772.
30. Roberts MS, Angus DC, Bryce CL et al. Survival after liver transplantation in the United States: a disease-specific analysis of the UNOS database. Liver Transpl 2004; 10(7): 886–897. doi: 10.1002/lt.20137.
31. Dumortier J, Guillaud O, Adham M et al. Negative impact of de novo malignancies rather than alcohol relapse on survival after liver transplantation for alcoholic cirrhosis: a retrospective analysis of 305 patients in a single center. Am J Gastroenterol 2007; 102(5): 1032–1041. doi: 10.1111/j.1572-0241.2007.01079.x.
32. Burra P, Senzolo M, Adam R et al. Liver transplantation for alcoholic liver disease in Europe: a study from the ELTR (European Liver Transplant Registry). Am J Transplant 2010; 10(1): 138–148. doi: 10.1111/j.1600-6143.2009. 2869.x.
33. Belli LS, Perricone G, Adam R et al. Impact of DAAs on liver transplantation: major effects on the evolution of indications and results. An ELITA study based on the ELTR registry. J Hepatol 2018; 69(4): 810–817. doi: 10.1016/j.jhep.2018.06.010.